Resumido por Iván Navas. Mayo 15, 2021
–
–
–
De la conferencia “¿Es realmente seguro bajar el colesterol?”, del Dr. Sergio Mejía Viana, médico cardiólogo, se resumen los siguientes conceptos sobre el colesterol:
– El colesterol es un tipo de grasa, un lípido que participa en muchos procesos fisiológicos importantes como el celular, el digestivo y en la síntesis de hormonas, entre otras funciones. Está ampliamente distribuido en todo el cuerpo, especialmente en el tejido cerebral, vainas de mielina de las fibras nerviosas, riñones, glándulas suprarrenales, sangre, bilis e hígado, siendo este último capaz de producirlo.
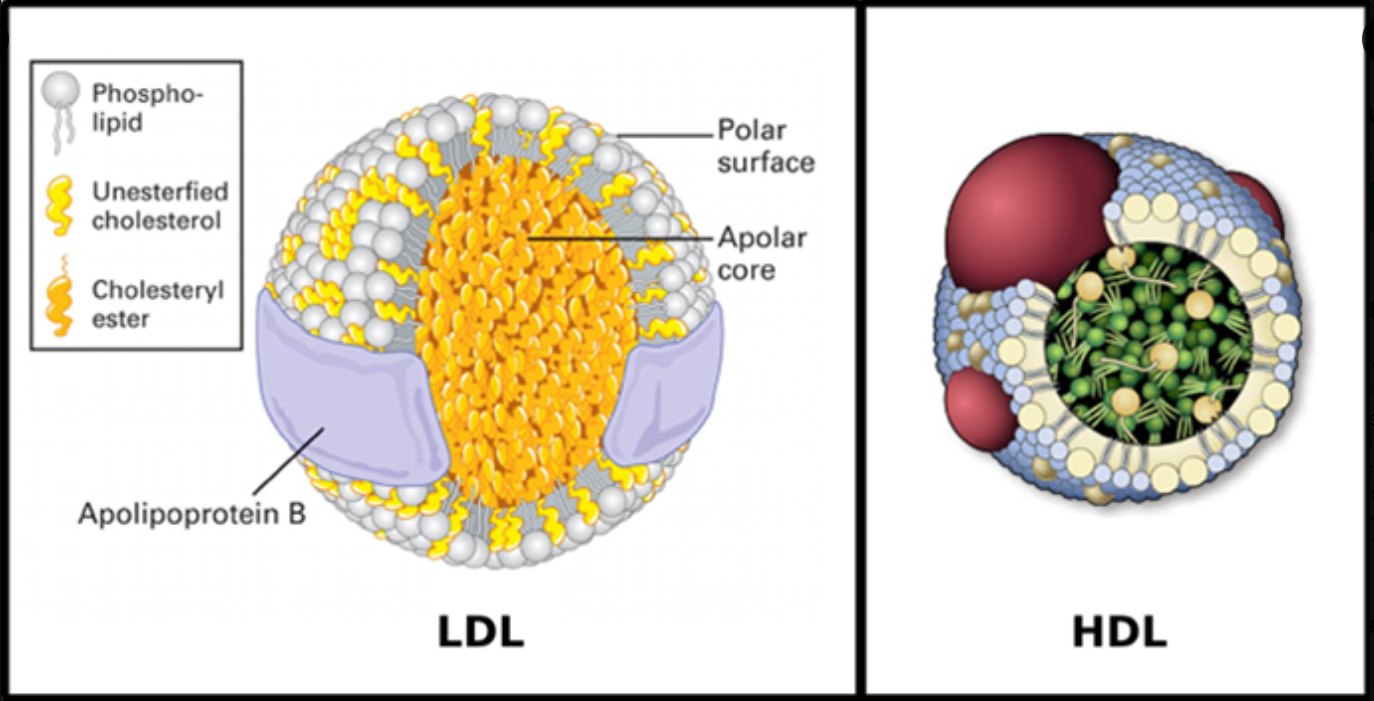
– El colesterol no es una sustancia indeseable en el cuerpo, como pudiera llegarse a pensar por la idea generalizada de que obstruye las arterias. Tampoco existe un colesterol malo y otro bueno, sino lipoproteínas de baja densidad (LDL) y de alta densidad (HDL). La grasa no puede circular libremente por la sangre y por eso va encapsulada o envuelta por estas proteínas. Las de baja densidad transportan el colesterol desde el hígado a la periferia y las de alta densidad desde la periferia hasta el hígado.
– El colesterol tiene las siguientes funciones en el cuerpo:
- Estructural: es un componente muy importante de las membranas plasmáticas de los animales.
- Precursor de la vitamina D: esencial en el metabolismo del calcio.
- Precursor de las hormonas sexuales: progesterona, estrógenos y testosterona.
- Precursor de las hormonas corticoesteroidales: cortisol y aldosterona.
- Precursor de las sales biliares: esenciales en la absorción de algunos nutrientes lipídicos y vía principal para la excreción del colesterol corporal.
– Los niveles normales de colesterol han variado con el tiempo. La cifra normal del colesterol en los años 80 era la fórmula: “Colesterol total = 200 + edad”. Este valor fue cayendo en desuso en la década de los 90 por una serie de estudios de correlación estadística (no de causa y efecto) entre mortalidad y cifras de colesterol, realizados por laboratorios que promovieron la salida de los fármacos conocidos como estatinas. Hasta hace 10 años el colesterol máximo tolerable era 240 mg/dl y el deseable menos de 200 mg/dl. Actualmente la cifra está máximo en 200 mg/dl.
– Tanto los niveles altos como bajos del colesterol pueden perjudicar la salud. La “Revista de neurología y trastornos neurológicos” publica en 2014 el artículo “Desequilibrio de la homeostasis del colesterol y funcionamiento cerebral: trastornos neurológicos y consecuencias conductuales”, que afirma que un trastorno en el balance del colesterol nos puede llevar a serios problemas de salud en el cerebro. El resumen del artículo dice : “El colesterol es un compuesto de esteroles anfipáticos que ejerce funciones tanto estructurales como fisiológicas en la membrana plasmática de todas las células eucariotas. La estructura plana y rígida de esta molécula regula la fluidez de la bicapa de fosfolípidos y su permeabilidad a solutos y iones. El papel estructural del colesterol es particularmente relevante en el sistema nervioso central, donde representa uno de los componentes principales de las vainas de mielina y un componente importante de las membranas de las vesículas sinápticas (necesario para la adecuada propagación del impulso saltatorio a lo largo del axón y en la conectividad sináptica entre neuronas). La síntesis y el tráfico del colesterol está altamente especializado en el cerebro y presenta varias diferencias si se compara con su metabolismo en otros tejidos. En humanos, la alteración de la homeostasis del colesterol puede conducir a un amplio espectro de condiciones patológicas. La relevancia de este compuesto en la patogénesis de la aterosclerosis y otras enfermedades cardiovasculares está bien establecida en la actualidad, mientras que las correlaciones existentes entre el colesterol y los trastornos cerebrales todavía están mal caracterizados. Por tanto, el objetivo de esta revisión es resumir el conocimiento actual que vincula las alteraciones de la homeostasis del colesterol con la aparición y progresión de varios trastornos neurológicos y neuropsiquiátricos” (ver artículo completo).
– En el mismo sentido, la revista “Neurobiología de los Lípidos”, 2004, Vol. 3, 7, publica el artículo “La insuficiencia de colesterol es una causa unificadora de neurodegeneración” (cholesterol failure is a unifying cause of neurodegeneración), de Koudinova y colaboradores.
– La causa de la arteriosclerosis es una inflamación de la arteria y no una obstrucción de colesterol. El hecho de encontrar colesterol en una obstrucción arterial no significa que él la haya ocasionado. El colesterol acude a donde hay inflamación vascular para ayudar a desinflamar, regulando los lípidos que son proinflamatorios, como el omega 6, el ácido araquidónico, los tromboxanos y la lipoproteína A.
– Los factores de riesgo típicos que pueden producir inflamación arterial, disfunción del endotelio (capa interna de las arterias) y desencadenar la arteriosclerosis, son el tabaco, la hipertensión, la diabetes, la obesidad y la historia familiar; y los factores de riesgo no típicos de la arteriosclerosis son los metales pesados (cadmio, plomo), la falta de vitamina C y vitamina K2, la enfermedad periodontal, el estrés, etc. El Dr. Sergio Mejía, publica en 2017 el libro: “Metales pesados, deficiencia de ascorbato y factores de riesgo atípicos: un cambio de paradigma en la cardiología moderna”, donde hace un estudio de los factores de riesgo no típicos de la arteriosclerosis.
– Las lipoproteínas de baja densidad (LDL), que erróneamente se conocen como colesterol malo, acuden en gran cantidad en donde hay inflamación para ayudar a controlarla y terminan oxidándose, y eso si es un factor de riesgo, no porque estén obstruyendo la arteria sino porque indican que hay inflamación y se puede estar formando una arteriosclerosis. Desafortunadamente las LDL oxidadas no se miden por su costo, y solo se toman en cuenta las LDL en general, que son fruto de una formula.
– Los triglicéridos son el principal tipo de grasa transportado por el organismo. Recibe el nombre de su estructura química. Luego de comer, el organismo digiere las grasas de los alimentos y libera triglicéridos a la sangre. Estos son transportados a todo el organismo para dar energía o para ser almacenados como grasa. El hígado también produce triglicéridos y cambia algunos a colesterol. El hígado puede cambiar cualquier fuente de exceso de calorías en triglicéridos.
– Las enfermedades cardiacas han aumentado a pesar que el tratamiento con fármacos para disminuir el colesterol y los triglicéridos también ha aumentado, lo que indica que no es esa la solución.
– En la década de los 90 aparecen las estatinas (Fluvastatina, Lovastatina, Atorvastatina, Rosuvastatina, etc.) como tratamiento para inhibir la formación del colesterol sanguíneo, pero también terminan inhibiendo la coenzima Q10. Esta molécula se encuentra principalmente en las mitocondrias y participa en la generación de energía en forma de ATP, energía indispensable para que las células y los órganos formados por ellas, funcionen bien. Además, la coenzima Q10 fortalece el sistema inmune, incrementa la longevidad (por su acción antioxidante que contrarresta radicales libres) y previene problemas cardiacos. Es paradójico, pues la coenzima Q10 es uno de los principales nutrientes del tejido cardiaco, favorece la oxigenación de las células del corazón y combate los radicales libres y, sin embargo, para prevenir un infarto se receta estatinas que van a reducir el colesterol, pero también la coenzima Q10.
– La revista «Revisión de Farmacología Clínica» (Expert Review of Clinical Pharmacology), volumen 8 de 2015, publicó un artículo de Harumani Okuyama y colaboradores, titulado: “Las estatinas estimulan la ateroesclerosis y la insuficiencia cardiaca: mecanismos farmacológicos”, cuyo resumen dice: “En contraste con la creencia actual de que la reducción del colesterol con estatinas disminuye la ateroesclerosis, presentamos la perspectiva de que las estatinas pueden ser causantes de la calcificación de las arterias coronarias y pueden funcionar como toxinas mitocondriales que deterioran la función muscular en el corazón y los vasos sanguíneos a través del agotamiento de la coenzima Q10 y “hemo A” y, por tanto, generación de ATP. Las estatinas inhiben la síntesis de vitamina K2, el cofactor para la activación de la “Proteína Gla matriz”, que a su vez protege a las arterias de la calcificación. Las estatinas inhiben la biosíntesis de proteínas que contienen selenio, una de las cuales es el glutatión peroxidasa, que sirve para suprimir el estrés peroxidativo. Un deterioro de la biosíntesis de selenoproteína puede ser un factor en la insuficiencia cardíaca congestiva, que recuerda a las miocardiopatías dilatadas que se observan con la deficiencia de selenio. Por lo tanto, la epidemia de insuficiencia cardíaca y aterosclerosis que azota al mundo moderno, paradójicamente, puede verse agravada por el uso generalizado de las estatinas. Proponemos que se reevalúen críticamente las pautas actuales de tratamiento con estatinas” (ver artículo completo).
– Otro estudio, publicado en 2012 en la «Revista de evaluación en la práctica clínica“ (Journal of Evaluation in Clinical Practice) de Halfdan Petursson y colaboradores, titulado: “¿Es válido el uso de las cifras actuales del colesterol en algoritmos de riesgo de mortalidad en guías clínicas? Diez años de datos prospectivos del estudio Noruego HUNT 2”, en su conclusión dice: “Nuestro estudio proporciona una indicación epidemiológica actualizada de posibles errores en los algoritmos de riesgo de ECV de muchas guías clínicas. Si nuestros hallazgos son generalizables, deberían revisarse las recomendaciones clínicas y de salud pública con respecto a los “peligros” del colesterol. Esto es especialmente cierto para las mujeres, para quienes el colesterol moderadamente elevado (según los estándares actuales) puede resultar no solo inofensivo sino incluso beneficioso”. Se observó que cuando el colesterol era mayor a 7 mmol L-1 (equivalente a más de 300 mg/dl) en las mujeres, tenían menos mortalidad cardiovascular, opuesto a lo que se afirma actualmente (ver artículo completo).
– Por último, para profundizar sobre el tema, el Dr. Sergio Mejía recomienda los libros: “El mito del colesterol. La verdad sobre el colesterol y las estatinas está ya saliendo a la luz” del Dr. Philippe Even; “The truth About Statins” (La verdad sobre las estatinas) de la Dra. Barbara H. Roberts; “The Great Cholesterol Myth: Why Lowering Your Cholesterl Won’t Prevent Heart Disease and the Statin-Free Plan That Will” (El gran mito del colesterol: por qué reducir su colesterol no evitará las enfermedades cardíacas y el plan sin estatinas que lo hará) por los Drs. Stephen Sinatra y Jonny Bowden; y los sitios web de los Dres. estadounidenses Sinatra y Mercola.
–
–
–
–